自1970年代Rook[1]和Bellar等[2]发现饮用水消毒工艺会生成氯仿等消毒副产物(disinfection byproducts,DBPs)以来,已有多达千余种DBPs在饮用水中被检出[3]. 其中相当多的DBPs具有致癌、 致畸、 致突变的“三致”作用[4, 5]. 国际上主要的饮用水水质标准都对其在饮用水中的水平进行了限定. 我国2006年颁布的GB 5749-2006《生活饮用水卫生标准》(我国标准)中也对THMs、 HAAs、 醛类等十余种有机DBPs和溴酸盐、 亚氯酸盐等无机DBPs的限值做了规定. 目前相关的毒理学研究多关注于DBPs对人类健康的直接影响,如长期饮用罹患癌症的风险等[6, 7]; 但对于其与饮用水中细菌接触,对后者的毒理学效应则关注很少. 有研究表明,市政管网水中的抗生素抗性细菌以及抗性基因的数量相较于出厂水有一定的提高[8]. 笔者认为,这可能与DBPs对细菌的作用有关.
细菌抗生素抗性(bacterial antibiotic resistance)会给医疗救治造成很大困难,严重威胁人类健康. 其在包括饮用水在内的各种环境介质中的存在和传播已经引起广泛关注[9, 10]. 一般认为基因突变是细菌产生抗性的根本原因[11]. 致突变性DBPs会与配水管网中的微生物有几天甚至更长时间的接触,可能诱导部分细菌发生突变; 而基于突变的不定向性,其中一些突变可能使细菌获得抗性. 本研究将选取3种典型DBPs,包括已纳入我国标准的一氯二溴甲烷(chlorodibromomethane,CDBM)和水合三氯乙醛(chloral hydrate,CH),以及一种新兴碘代DBP碘乙酸(iodoacetic acid,IAA),分析细菌暴露于这3种物质之后,对抗生素的抗性变化情况,以期更加全面地了解DBPs的毒理学风险和对人类健康的威胁.
1 材料与方法 1.1 试剂消毒副产物标准样品碘乙酸(IAA)、 水合三氯乙醛(CH)以及一氯二溴甲烷(CDBM)均购自Sigma公司(U.S.A.),其主要化学性质见表 1.
所试抗生素,庆大霉素(gentamicin,Gen)、 多粘菌素(polymycin B,Pol)以及四环素(tetracycline,Tet)购自Solarbio公司; 环丙沙星(ciprofloxacin,Cip)购自LKT Laboratories(U.S.A.); 利福平(Rifampin,Rif)购自Sigma公司(U.S.A.).
| 表 1 所选DBPs的主要化学性质 Table 1 Regression equations,correlative coefficients,LODs and recoveries of target compounds |
实验菌株:铜绿假单胞菌(Pseudomonas aeruginosa)PAO1(野生型),由厦门大学海洋与环境学院惠赠; 大肠杆菌(Escherichia coli)K12(野生型),由本所环境生物技术研究组惠赠.
培养基:LB 肉汤及LB固体培养基为青岛海博生物技术有限公司产品.
1.3 暴露实验及抗性检测P. aeruginosa PAO1活化15 h后,稀释500倍至含有DBPs的5 mL LB肉汤中接触染毒,37℃下振荡培养24 h. DBPs的染毒质量浓度分别为,IAA:10、 20、 40、 80、 160 mg ·L-1; CH:150、 300、 450、 600、 900 mg ·L-1; CDBM:600、 1 200、 2 400、 3 600、 4 800 mg ·L-1. 且以相同量溶剂做空白对照,记为0 mg ·L-1.
将染毒菌液用生理盐水梯度稀释后,涂布至LB平板,以测定染毒后活菌总数; 另外,将染毒菌液用生理盐水稀释10倍后,涂布至含有一定剂量抗生素的LB平板(具体抗生素质量浓度见表 2),以测定染毒后细菌的抗生素抗性. 每个菌液梯度3个平行. 所有平板37℃培养48 h后,进行菌落计数.
以E. coli K12为受试菌株时,操作与P. aeruginosa PAO1基本相同. 由于不同细菌对DBPs的敏感度不同,IAA染毒质量浓度调整为:10、 20、 40、 60、 80 mg ·L-1. 染毒后菌液用生理盐水稀释5倍后测定细菌抗生素抗性(具体抗生素质量浓度见表 2).
| 表 2 平板中抗生素质量浓度 Table 2 Antibiotic concentrations in LB agar |
由于LB平板中抗生素质量浓度高于该种抗生素对细菌的最小抑制浓度(minimum inhibitory concentrations,MICs),因此抗生素平板中生长出的菌落被认为具有相应抗生素的抗性. 因此,根据抗生素平板、 LB平板上的菌落数以及相应的稀释倍数,可以计算出染毒后菌液中的抗性菌数量以及活菌总数. 抗生素抗性突变频率(mutation frequency)等于抗性菌数量除以活菌总数.
细菌存在自发突变,突变频率约为10-8~10-9,因此空白对照的抗性突变频率大于0. 为了更清晰地表现DBPs对抗性的影响作用,
将空白对照的突变频率定义为1,最终结果以实验组突变频率相对于空白对照的“突变频率变化倍数”来表征. 每组染毒实验重复3次.
用独立样本t检验对实验组与空白对照的突变频率变化倍数进行显著性检验(SPSS 15.0软件),P<0.05即存在显著性差异. 2 结果与讨论 2.1 DBPs对细菌抗生素抗性的影响3种DBPs均由目前常用的氯、 氯胺消毒产生,分属于饮用水中存在最广泛的THMs、 HAAs以及醛类DBPs[12]. IAA以及CDBM的生成量与原水中碘浓度、 溴浓度呈相关性; 当处理工艺中包括臭氧预处理时,氯或氯胺后消毒后CH生成量会提高[13]. 我国标准对CDBM规定限值为0.1 mg ·L-1,CH为0.01 mg ·L-1,未对IAA做出规定,但同类DBPs规定了二氯乙酸0.05 mg ·L-1、 三氯乙酸0.1 mg ·L-1. 前人的研究结果证实了所试3种DBPs均具有不同程度的致突变性. 尽管IAA在饮用水中质量浓度甚至低于μg ·L-1水平,但其遗传毒性在碘代酸中最大,强于其它卤乙酸,甚至还超过了强致突变物3-氯-4-(二氯甲基)-5-羟基-2(5H)-呋喃酮(MX)[14]. Plewa等[15]研究表明,IAA可诱导Salmonella typhimurium TA100菌株回复突变率达14 129回变菌落数 ·μmol-1,在中国仓鼠卵巢细胞(CHO)单细胞凝胶电泳实验中遗传毒性潜能为1.62 mg ·L-1. CH是直接致突变物,可以诱导细菌发生碱基置换突变. Liviac等[16]的彗星实验结果显示82.75 mg ·L-1的CH相对于对照具有显著的遗传毒性. Yasunaga等[17]研究发现5 000 mg ·L-1的CDBM在未加S9的umu test中显示致突变阳性结果.
本研究主要目的是考察3种典型DBPs对细菌抗生素抗性的作用,因此获得足够多的抗性突变株对定量分析减小误差是必要的. 根据我国标准规定,饮用水中菌落总数应不高于100 cfu ·mL-1. 在这样的细菌水平下,考虑到细菌自发突变频率约为10-8~10-9,即使DBPs对抗性突变频率有提高作用,也无法保证这一作用达到可检测的程度. 因此,实验菌株需要在肉汤中培养以获得足够多的突变株. 在毒理学试验中,有毒物质的暴露剂量通常是指单位生物量的暴露浓度,比如小鼠试验中常用“mg ·kg-1,以毒物/体重计”表征毒物剂量[18]. 为了尽量体现实际饮用水系统中单位生物量的暴露剂量,本研究中DBPs的质量浓度也随菌液浓度而相应地提高到102~103 mg ·L-1的水平.
经DBPs染毒24 h之后,P. aeruginosa PAO1以及E.coli K12菌液活菌浓度见图 1. P. aeruginosa PAO1的活菌浓度随DBPs染毒浓度而提高,CH提高作用最显著,最大为2.01倍; E.coli K12活菌浓度则有一定程度的下降,尤其60 mg ·L-1和80 mg ·L-1 IAA染毒后菌液浓度下降较明显.该结果说明,3种DBPs对P. aeruginosa PAO1无生理毒性,甚至可以作为部分碳源被加以利用; 而高浓度IAA对E.coli K12有一定生理毒性.
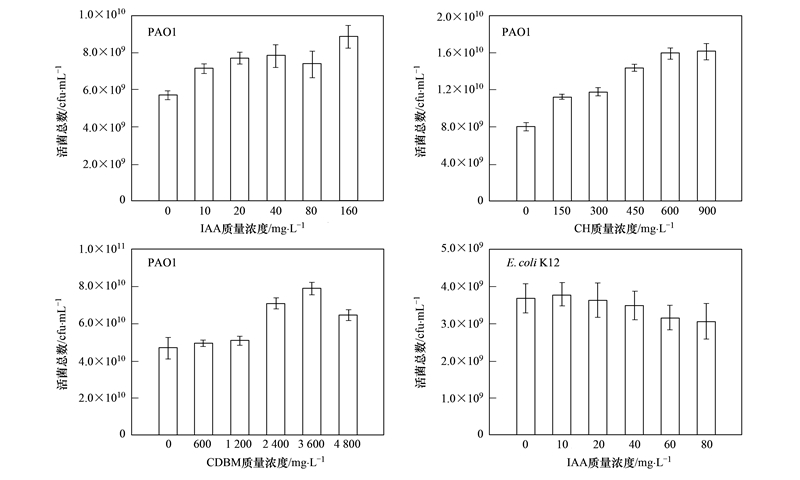 | 图 1 染毒后两种受试菌株活菌浓度
Fig. 1 Total counts of culturable bacteria after exposure to DBPs
|
暴露于IAA之后,P. aeruginosa PAO1对5种不同种类抗生素的抗性均有不同程度的提高(见图 2). Pol抗性最大可提高12.01倍; Cip、 Rif以及Tet抗性普遍提高3~4倍; Gen抗性受IAA影响较小,80 mg ·L-1的IAA染毒后细菌抗性突变频率是空白对照的1.80倍. 作用效果最显著的IAA染毒浓度,不是最大剂量160 mg ·L-1,而是40 mg ·L-1、 80 mg ·L-1. 这种在所试染毒浓度范围内,低剂量对抗生素抗性的提高作用强于高剂量的现象,符合毒物兴奋效应剂量-反应关系[19].
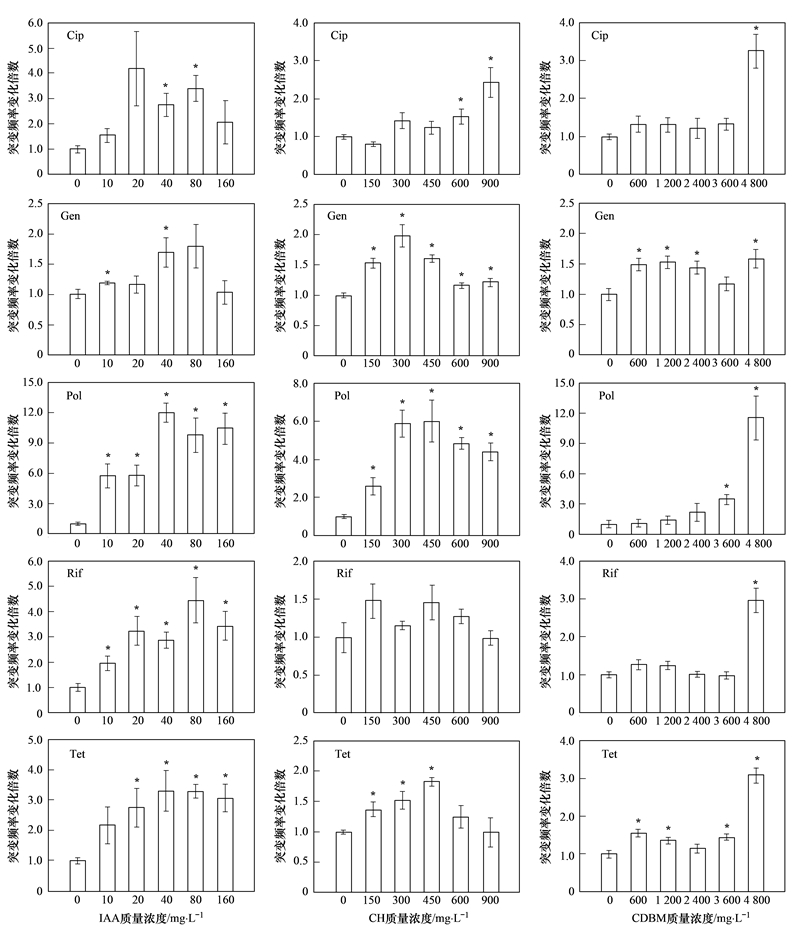 | *表示差异显著,下同图 2 3种DBPs对P. aeruginosa PAO1抗生素抗性的影响
Fig. 2 Effect of three selected DBPs on the antibiotic resistance of P. aeruginosa PAO1
|
CH的染毒作用同样诱导P. aeruginosa PAO1提高了对5种抗生素的抗性,Cip、 Gen、 Pol、 Rif、 和Tet抗性分别提高了2.43、 1.98、 6.01、 1.48和1.82倍; 且对抗性的提高作用最强的剂量主要集中在150~450 mg ·L-1,该现象与IAA的作用效果相似. 根据图 1,CH在某种程度上可以作为P. aeruginosa PAO1的碳源加以利用,促进细菌生长. 因此,被诱导出的抗性细菌会存在再生长现象,有可能加剧管网环境中细菌抗生素抗性问题的严峻性.
CDBM对除Gen之外的所试抗生素抗性的提高作用效果基本一致,即:低剂量CDBM对抗性的影响不大,4 800 mg ·L-1的CDBM对抗性有显著提高作用. 4 800 mg ·L-1的CDBM染毒之后,Pol抗性提高11.52倍; Cip、 Rif及Tet抗性提高3倍左右; Gen抗性则提高1.59倍. 4 800 mg ·L-1的CDBM对5种抗生素抗性的提高效果与40~80 mg ·L-1的IAA基本一致,因此IAA对P. aeruginosa PAO1的抗生素抗性提高作用潜力是CDBM的60~120倍左右.
综合考虑3种DBPs对细菌抗生素抗性的作用以及染毒浓度,可以发现,以单位DBPs质量浓度计算,IAA对抗性的影响最大,其次是CH,CDBM作用最小. DBPs对抗性的提高作用结果与已报道的DBPs致突变性大小是一致的. 碘代DBPs的致突变性远远强于溴代以及氯代DBPs,Plewa等[15]研究证明IAA对S. typhimurium TA100菌株的致突变性分别是溴乙酸和氯乙酸的2.6倍和523.3倍. 且卤代醛类DBPs的致突变性强于卤代甲烷类DBPs[20]. 相对于同一种抗生素,3种DBPs对其抗性的最大提高效果都比较相近,说明3种DBPs对P. aeruginosa PAO1的作用机制可能相似. 比较5种不同类型抗生素,根据其抗性被提高的平均值排序,由强到弱分别是Pol(9.85倍)、 Cip(3.30倍)、 Rif(2.96倍)、 Tet(2.74倍)以及Gen(1.79倍). 因此,所试3种DBPs均可以诱导P. aeruginosa PAO1对5种抗生素的抗性提高.
2.1.2 IAA对P. aeruginosa PAO1多重抗性的影响 另外,本研究以IAA为例,通过将染毒后菌液涂布至同时含有Cip、 Tet两种抗生素的固体培养基中,考察P. aeruginosa PAO1染毒后对多重抗生素抗性的变化,结果见图 3. 暴露于IAA之后,P. aeruginosa PAO1对Cip+Tet多重抗生素抗性相对于空白对照,同样有一定提高. 80 mg ·L-1 IAA的效果最显著,为1.55倍. Cip与Tet的抗性获得,既有各自特异性的机制,如抗生素失活或靶位点变化等; 也共享相同的机制,如外排等. 据报道,P. aeruginosa PAO1可通过MexAB-OprM、 MexCD-OprJ以及MexXY-OprM等外排泵将Cip以及Tet排出胞外而获得对两种抗生素的抗性[21]. 本研究中,IAA诱导P. aeruginosa PAO1同时对Cip与Tet两种抗生素抗性的提高,可能是由于IAA染毒引起细菌外排作用增强而造成的. 虽然IAA对多重抗性提高的作用小于单一抗性,但会导致多重抗性细菌流行性增加,另外可能通过水平基因转移大大增加致病菌中携带多重抗性基因的风险. | 图 3 IAA对P. aeruginosa PAO1多重抗性的影响
Fig. 3 Effect of IAA on the multidrug resistance of P. aeruginosa PAO1
|
IAA也能够提高E. coli K12对抗生素的抗性(图 4). 提高作用最为显著的IAA染毒剂量同样是40~80 mg ·L-1,其剂量-反应关系与IAA对P. aeruginosa PAO1抗性作用效果一致. Tet抗性最大提高3.54倍,与P. aeruginosa PAO1相当; 而Gen抗性提高5.59倍,远高于3种DBPs对P. aeruginosa PAO1的作用. P. aeruginosa是广泛存在于环境中的条件致病菌[22],而E. coli是水环境中常用的病原微生物指示菌[23]. 本研究表明DBPs染毒能够提高两种细菌对多种抗生素的抗性,因此DBPs对环境中其他细菌甚至是致病菌也应该具有同样的诱导作用.
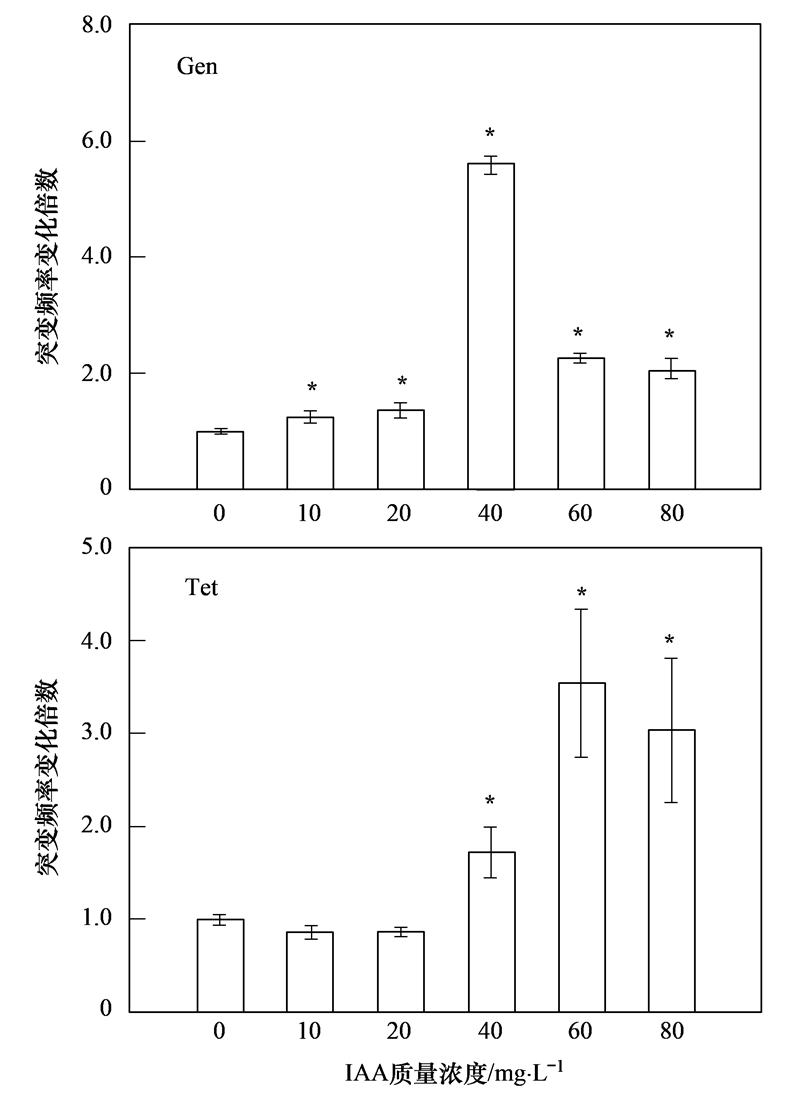 | 图 4 IAA对E.coli K12抗生素抗性的影响
Fig. 4 Effect of IAA on the antibiotic resistance of E.coli K12
|
上述实验结果证明了典型DBPs能够诱导细菌的抗生素抗性甚至多重抗性的提高. DBPs可以通过氧化胁迫作用使细菌等受试物发生基因突变. Cemeli等[24]通过在IAA对S. typhimurium TA100以及CHO的暴露实验中加入抗氧化剂过氧化氢酶以及叔丁基羟基茴香醚(BHA),证实IAA通过氧化胁迫机制诱发其致突变性和遗传毒性. Yuan 等[25]通过小鼠体内实验,发现MX同样通过氧化胁迫机制导致对小鼠的DNA损伤. 因此,DBPs诱导细菌抗性提高的机制可能是DBPs通过氧化胁迫机制诱导细菌发生基因突变,抗性突变频率将伴随总突变频率而提高. 作者之前的工作通过消毒副产物MX以及二氯乙腈(DCAN)对PAO1暴露实验中加入羟基自由基猝灭剂硫脲(TU),证明DBPs诱导抗生素抗性提高与活性氧物质(ROS)的产生有关; 且通过对抗性相关基因的测序比对,证实基因突变导致了抗生素抗性的提高[26].
2.3 实际意义本研究选取的3种DBPs在饮用水中含量较高,且两种已被纳入国家饮用水卫生标准. 但其致突变性,尤其是CH和CDBM,相较于其他DBPs如含氮消毒副产物(N-DBPs)较弱,因此其它DBPs可能也对抗性有提高,甚至作用更高. 而在饮用水系统中,多种DBPs混合作用于环境菌株,对抗生素抗性的诱导作用可能会更强烈,所带来的健康风险不容忽视. 因此,对于DBPs,除了关注其遗传毒性外,其对细菌的生态毒理学效应也应该引起重视,要从化学安全和生物安全两方面对DBPs展开更全面的研究. 另外,本研究所试DBPs均是氯消毒以及氯胺消毒后的副产物,建议水厂应该从生物安全角度采用更加安全的消毒工艺.
3 结论本文研究了3种典型DBPs对常见条件病原微生物P. aeruginosa和病原微生物指示菌E.coli的抗生素抗性的影响. 经DBPs染毒后,受试菌对多种抗生素的单一抗性及多重抗性均有不同程度的提高,单一抗性提高倍数在1.48~12.01之间,多重抗性可提高1.55倍. 典型DBPs对细菌抗性的提高作用具有一定的普遍性. 3种DBPs对抗性的提高作用与其致突变性强弱正相关,其作用机制可能是通过氧化胁迫作用诱发细菌的抗性基因突变,从而使细菌产生抗性.
| [1] | Rook J J. Formation of haloforms during chlorination of natural waters[J]. Water Treatment and Examination, 1974, 23: 234-243. |
| [2] | Bellar T A, Lichtenberg J J, Kroner R C. The occurrence of organohalides in chlorinated drinking waters[J]. Journal American Water Works Association, 1974, 66 (12): 703-706. |
| [3] | Zhang H F, Zhang Y H, Shi Q, et al. Study on transformation of natural organic matter in source water during chlorination and its chlorinated products using ultrahigh resolution mass spectrometry[J]. Environmental Science and Technology, 2012, 46 (8): 4396-4402. |
| [4] | Vartiainen T, Liimatainen A. High levels of mutagenic activity in chlorinated drinking water in Finland[J]. Mutation Research/Genetic Toxicology, 1986, 169 (1-2): 29-34. |
| [5] | Plewa M J, Kargalioglu Y, Vankerk D, et al. Mammalian cell cytotoxicity and genotoxicity analysis of drinking water disinfection by-products[J]. Environmental and Molecular Mutagenesis, 2002, 40 (2): 134-142. |
| [6] | Kogevinas M, Villanueva C M. Carcinogenicity of disinfection byproducts in humans: epidemiological studies, in encyclopedia of environmental health[M]. Burlington: Elsevier, 2011. 505-515. |
| [7] | 李晓玲, 刘锐, 兰亚琼, 等. J市饮用水氯消毒副产物分析及其健康风险评价[J]. 环境科学, 2013, 34 (9): 3474-3479. |
| [8] | Xi C W, Zhang Y L, Marrs C F, et al. Prevalence of antibiotic resistance in drinking water treatment and distribution systems[J]. Applied and Environmental Microbiology, 2009, 75 (17): 5714-5718. |
| [9] | 梁惜梅, 聂湘平, 施震. 珠江口典型水产养殖区抗生素抗性基因污染的初步研究[J]. 环境科学, 2013, 34 (10): 4073-4080. |
| [10] | 黄福义, 李虎, 韦蓓, 等. 长期施用猪粪水稻土抗生素抗性基因污染研究[J]. 环境科学, 2014, 35 (10): 3869-3873. |
| [11] | Dwyer D J, Kohanski M A, Collins J J. Role of reactive oxygen species in antibiotic action and resistance[J]. Current Opinion in Microbiology, 2009, 12 (5): 482-489. |
| [12] | Krasner S W, Weinberg H S, Richardson S D, et al. Occurrence of a new generation of disinfection byproducts[J]. Environmental Science and Technology, 2006, 40 (23): 7175-7185. |
| [13] | Richardson S D, Plewa M J, Wagner E D, et al. Occurrence, genotoxicity, and carcinogenicity of regulated and emerging disinfection by-products in drinking water: a review and roadmap for research[J]. Mutation Research/Reviews in Mutation Research, 2007, 636 (1-3): 178-242. |
| [14] | Plewa M J, Wagner E D, Muellner M G, et al. Comparative mammalian cell toxicity of N-DBPs and C-DBPs, in disinfection by-products in drinking water[M]. American Chemical Society, 2008. 36-50. |
| [15] | Plewa M J, Wagner E D, Richardson S D, et al. Chemical and biological characterization of newly discovered iodoacid drinking water disinfection byproducts[J]. Environmental Science and Technology, 2004, 38 (18): 4713-4722. |
| [16] | Liviac D, Creus A, Marcos R. DNA damage induction by two halogenated acetaldehydes, byproducts of water disinfection[J]. Water Research, 2010, 44 (8): 2638-2646. |
| [17] | Yasunaga K, Kiyonari A, Oikawa T, et al. Evaluation of the Salmonella umu test with 83 NTP chemicals[J]. Environmental and Molecular Mutagenesis, 2004, 44 (4): 329-345. |
| [18] | Komulainen H, Kosma V M, Vaittinen S L, et al. Carcinogenicity of the drinking water mutagen 3-chloro-4-(dichloromethyl)-5-hydroxy-2(5H)-furanone in the rat[J]. Journal of the National Cancer Institute, 1997, 89 (12): 848-856. |
| [19] | Calabrese E J, StanekⅢ E J, Nascarella M A. Evidence for hormesis in mutagenicity dose-response relationships[J]. Mutation Research/Genetic Toxicology and Environmental Mutagenesis, 2011, 726 (2): 91-97. |
| [20] | Plewa M J, Wagner E D. Quantitative comparative mammalian cell cytotoxicity and genotoxicity of selected classes of drinking water disinfection by-products[R]. Denver, CO: Water Research Foundation, 2009. |
| [21] | Schweizer H P. Efflux as a mechanism of resistance to antimicrobials in Pseudomonas aeruginosa and related bacteria: unanswered questions[J]. Genetics and Molecular Research, 2003, 2 (1): 48-62. |
| [22] | Stover C K, Pham X Q, Erwin A L, et al. Complete genome sequence of Pseudomonas aeruginosa PAO1, an opportunistic pathogen[J]. Nature, 2000, 406 (6799): 959-964. |
| [23] | Percival S L, Williams D W. Chapter Six-Escherichia coli, in microbiology of waterborne diseases [M]. (Second Edition). London: Academic Press, 2014. 89-117. |
| [24] | Cemeli E, Wagner E D, Anderson D, et al. Modulation of the cytotoxicity and genotoxicity of the drinking water disinfection byproduct iodoacetic acid by suppressors of oxidative stress[J]. Environmental Science and Technology, 2006, 40 (6): 1878-1883. |
| [25] | Yuan J, Liu H, Zhou L H, et al. Oxidative stress and DNA damage induced by a drinking-water chlorination disinfection byproduct 3-chloro-4-(dichloromethyl)-5-hydroxy-2(5H)-furanone (MX) in mice[J]. Mutation Research/Genetic Toxicology and Environmental Mutagenesis, 2006, 609 (2): 129-136. |
| [26] | Lv L, Jiang T, Zhang S H, et al. Exposure to mutagenic disinfection byproducts leads to increase of antibiotic resistance in Pseudomonas aeruginosa[J]. Environmental Science and Technology, 2014, 48 (14): 8188-8195. |
 2015, Vol. 36
2015, Vol. 36


